Υγεία - Περιβάλλον
Καρκίνος Παχέος Εντέρου και Ορθού: Η τεχνολογία και η εξειδίκευση μεταφράζονται σε καλύτερα αποτελέσματα
Γράφει ο Κωνσταντίνος Στέργιος MD, MSc, PhD, Xειρουργός, Διευθυντής Ζ΄ Χειρουργικής Κλινικής Προηγμένης Λαπαροσκοπικής, Ρομποτικής Χειρουργικής και Κολοπρωκτολογίας Metropolitan General.
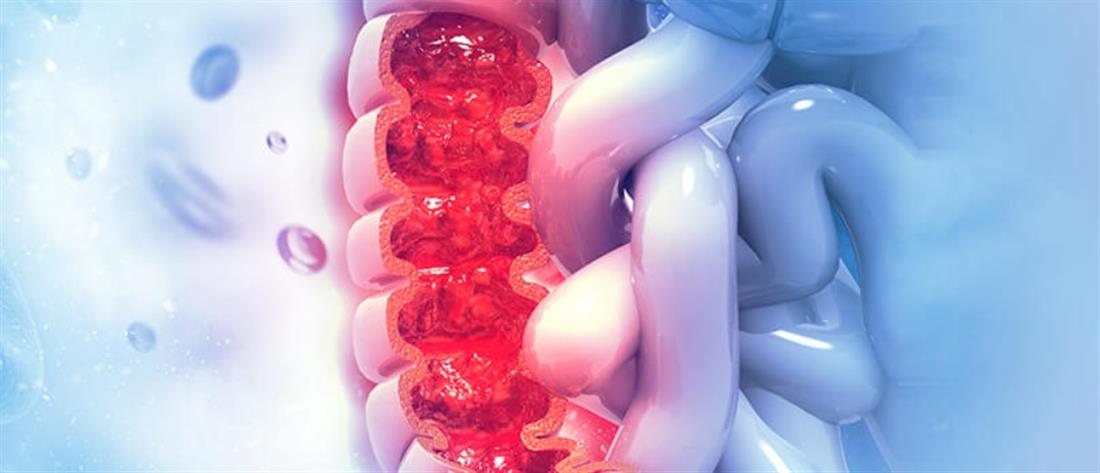
Ο καρκίνος του παχέος εντέρου και του ορθού είναι από τους συχνότερους και πλέον θανατηφόρους καρκίνους σε ολόκληρο τον κόσμο, σήμερα. Είναι ο δεύτερος υπεύθυνος για θανάτους από καρκίνο, και ο τρίτος συχνότερος κατά σειρά σε γυναίκες και άνδρες, μετά τους καρκίνους του πνεύμονα, του προστάτη και του μαστού. Οι μισοί περίπου ασθενείς, ανεξαρτήτως σταδίου της νόσου, θα επιβιώσουν μετά τα πρώτα πέντε χρόνια από τη διάγνωση. Εκτιμάται, δε, ότι στη χώρα μας, κάθε χρόνο, περίπου δύο χιλιάδες άνθρωποι χάνουν τη ζωή τους εξαιτίας της νόσου.
Τα συχνότερα συμπτώματα είναι μια αλλαγή στις συνήθειες του εντέρου (συχνότερες επισκέψεις στην τουαλέτα ή/και ευκοιλιότητα, πιο μαλακά κόπρανα απ’ ότι συνήθως), απώλεια αίματος από το ορθό και αναιμία (χαμηλός αιματοκρίτης).
Πρέπει ωστόσο να διευκρινίσουμε πως και η δυσκοιλιότητα, αν και δεν αποτελεί από μόνη της ένα ξεκάθαρο σύμπτωμα καρκίνου, υπό προϋποθέσεις, καθίσταται επικίνδυνη και χρήζει ειδικής διερεύνησης. Συγκεκριμένα μια επιδείνωση της δυσκοιλιότητας, μια αλλαγή της διαμέτρου των κοπράνων (λεπτότερα κόπρανα), η εμφάνιση αίματος στα κόπρανα, μια αλλαγή στο χρώμα των κοπράνων (μαύρα κόπρανα), πόνος στην κοιλιά, απώλεια βάρους, πυρετός με ή χωρίς ρίγος και ειδικά σε ασθενείς με οικογενειακό ιστορικό καρκίνου του εντέρου, είναι πιθανό να οφείλονται σε όγκο που αναπτύσσεται στο έντερο.
Πόνος στην κοιλιά, που παρουσιάζεται κάποιες ώρες την ημέρα ή την εβδομάδα, ναυτία ή και έμετος, δυστυχώς είναι συμπτώματα προχωρημένης νόσου, χωρίς αυτό να σημαίνει ότι δεν υπάρχει χρόνος για χειρουργική επέμβαση.
Παράγοντες κινδύνου για την εμφάνιση του καρκίνου θεωρούνται η διατροφή (χαμηλή πρόσληψη φυτικών ινών), η παχυσαρκία, η κατανάλωση αλκοόλ, το κάπνισμα και η κατανάλωση επεξεργασμένου κρέατος, χωρίς αυτό να σημαίνει πως η λίστα εξαντλείται με αυτούς ή ότι οι παράγοντες αυτοί προκαλούν αναγκαστικά την εμφάνισή του. Απ’ την άλλη η χρήση ασπιρίνης και αντιφλεγμονωδών φαρμάκων συνδέονται με μείωση του κινδύνου εμφάνισής του.
Τα καλά νέα
Τα καλά νέα είναι πως, εφόσον διαγνωστεί έγκαιρα και αντιμετωπιστεί με το σωστό τρόπο, θεραπεύεται και ο ασθενής, μετά το πέρας της θεραπείας, επιστρέφει σχετικά σύντομα στην κανονική του ζωή. Η βασική θεραπεία του είναι χειρουργική και σε πρώιμο στάδιο εγχειρείται χωρίς να υποβαθμίζεται σημαντικά η ποιότητα ζωής του ασθενούς.
Δύο είναι οι σημαντικές παράμετροι, που καθιστούν εφικτή τη θεραπεία του καρκίνου, χωρίς υπερβολική καταπόνηση του αρρώστου:
- Η σπουδαία τεχνολογική εξέλιξη των τελευταίων χρόνων
- Η εξειδίκευση των χειρουργών παχέος εντέρου και ορθού, τόσο στον τομέα του εντέρου και του πρωκτού, όσο και στο χειρισμό των τεχνολογικών επιτευγμάτων (λαπαροσκοπικά εργαλεία, ρομπότ). Οι επεμβάσεις, έτσι, πραγματοποιούνται με τεράστια ακρίβεια και ελάχιστο τραύμα, και άρα η υπερεξειδικεύση και η πιστοποίησή της μεταφράζονται σε τελική ανάλυση σε καλύτερα αποτελέσματα για τον ασθενή. Καινούργια όπλα, λοιπόν για έναν γνώριμο εχθρό!
Κληρονομικότητα
Σε ποσοστό 5% ο καρκίνος του παχεός εντέρου είναι κληρονομικός. Η οικογενής πολυποδίαση (περισσότεροι από 100 πολύποδες, FAP) και ο μη πολυποδιασικός ορθοκολικός καρκίνος (χωρίς προ-υπάρχοντες πολύποδες, HNPCC, σύνδρομο Lynch) είναι χαρακτηριστικές περιπτώσεις. Τέλος και οι φλεγμονώδεις νόσοι του εντέρου αυξάνουν τον κίνδυνο εμφάνισης καρκίνου.
Ιδιαίτερη προσοχή χρειάζεται ο μη πολυποδιασικός καρκίνος αφού εμφανίζεται σε μεγαλύτερη ηλικία και συνδέεται και με άλλα είδη καρκίνου όπως των ωοθηκών, ενδομητρίου, στομάχου, δέρματος, λεπτού εντέρου, εγκεφάλου και νεφρικής πυέλου/ουρητήρα.
Διάγνωση
Η διάγνωση ξεκινά να διαμορφώνεται από την επίσκεψη του ασθενούς στο χειρουργικό ιατρείο. Εκεί θα ληφθεί ένα πλήρες ιστορικό και ο χειρουργός θα εξετάσει την κοιλιακή χώρα και τον ορθοπρωκτικό σωλήνα, με δακτυλική εξέταση και πρωκτοσκόπηση.
Στη συνέχεια θα γίνουν οι απαραίτητες αιματολογικές εξετάσεις, κολονοσκόπηση και απεικονιστικός έλεγχος.
Θεραπεία - Επεμβάσεις: Ανοιχτή, Λαπαροσκοπική, Ρομποτική Χειρουργική
Δυο μεγάλες κατηγορίες χαρακτηρίζουν την χειρουργική θεραπεία του ορθοκολικού καρκίνου: η κολεκτομή και η προσθία εκτομή. Οι κολεκτομές αφορούν στο κόλον και οι προσθίες εκτομές στο ορθό.
Η χαμηλή προσθία εκτομή συνήθως συνοδεύεται από μια προσωρινή προφυλακτική ειλεοστομία αγκύλης (loop ileostomy), η οποία θα αναστραφεί εντός των επόμενων 6 εβδομάδων του χειρουργείου.
Ανοικτή, λαπαροσκοπική ή ρομποτική επέμβαση αποτελούν τις κλασικές επεμβάσεις και η επιλογή τους εξαρτάται από την εκπαίδευση του χειρουργού, τα χαρακτηριστικά του ασθενούς, το κόστος της επέμβασης αλλά και την προτίμηση του ασθενους.
Σε ιδιαίτερα δύσκολες συνθήκες, σημαντικών διαστάσεων όγκου, στενής πυέλου, υπέρβαρου ασθενούς, ο οποίος επιθυμεί επανασύνδεση του εντέρου και αποφυγή παρά φύση έδρας, η λαπαροσκοπική τεχνική συνδυάζεται με διαπρωκτική επέμβαση (TaTME, TAMIS, pull-through), προκειμένου να διατηρηθεί ο σφιγτηριακός μηχανισμός, να διασωθούν τα νεύρα της σεξουαλικής λειτουργίας (στύσης) και της ούρησης και να πραγματοποιηθεί η αναστόμωση πάρα πολύ χαμηλά, κοντά στον πρωκτό.
Το πλέον σημαντικό στον καρκίνο του παχέος εντέρου και του ορθού είναι να εξαιρεθεί ο όγκος με ασφάλεια, σε υγιή όρια και με τις ελάχιστες δυνατές επιπλοκές, στον ελάχιστο δυνατό χειρουργικό χρόνο, ανεξάρτητα από την τεχνική που θα επιλεγεί.
Επιπλοκές
Η χειρουργική του παχέος εντέρου είναι πολύ απαιτητική, απαιτεί δε ειδική εκπαίδευση και αφοσίωση από μέρος του χειρουργού.
Από τις πιο σημαντικές επιπλοκές είναι η διάσπαση της αναστόμωσης, του σημείου δηλαδή στο οποίο συνδέονται τα δυο άκρα του εντέρου μετά την επέμβαση. Ο κίνδυνος εμφάνισής τους μειώνεται μέσα από μια καλή προεγχειρητική προετοιμασία του ασθενούς, καλό σχεδιασμό και εκτέλεση της χειρουργικής επέμβασης από τον χειρουργό, αλλά και τελευταίας τεχνολογίας εφαρμογές, όπως σήμερα και στη χώρα μας, με διεγχειρητικό αγγειογραφικό έλεγχο φθορισμού ινδοκυανίνης με ενίσχυση πράσινου χρώματος (Indocyanine green-enhanced fluorescence).
Σήμερα, μια διάσπαση αναστόμωσης δε σημαίνει απαραίτητα και δημιουργία στομίας («παρα φύσει έδρας»).
Ένα πολύ σημαντικό βήμα έχει γίνει τα τελευταία χρόνια στην μετεγχειρητική πορεία των ασθενών με την εισαγωγή του πρωτοκόλλου ενισχυμένης ανάρρωσης: σήμερα ο ασθενής κινητοποιείται, στέκεται στα πόδια του την ίδια και τρώει την επομένη του χειρουργείου και ιδανικά επιστρέφει στο σπίτι του μία-δύο μέρες αργότερα.
Τι γίνεται σε περίπτωση μεταστάσεων στο ήπαρ;
Δύο επιλογές υπάρχουν, ανάλογα με την εμπειρία του χειρουργού, αλλά και την επιθυμία του ασθενούς: να αφαιρεθούν κατά την ίδια επέμβαση ή να αφαιρεθούν πριν την αφαίρεση του τμήματος του εντέρου.
Στην πρώτη περίπτωση, και εφόσον αυτό είναι δυνατό, αφαιρούνται το τμήμα ή τα τμήματα του ήπατος, που έχουν τις μεταστάσεις και στο ίδιο χειρουργείο αφαιρείται και το τμήμα του εντέρου με τον καρκίνο. Έτσι ο ασθενής υποβάλλεται σε μόνο μία επέμβαση.
Στην δεύτερη περίπτωση, ο ασθενής υποβάλλεται σε ηπατεκτομή και, αφού αναρρώσει πλήρως, υποβάλλεται στην αφαίρεση του καρκίνου του εντέρου.
Ο καρκίνος του ορθού αυξάνει στους νέους κάτω των 50 ετών
Τα ενθαρρυντικά αποτελέσματα για τα οριακά σταθερά επίπεδα του καρκίνου του παχέος εντέρου δυστυχώς αντισταθμίζονται από μια σημαντική αύξηση του καρκίνου του ορθού και μάλιστα σε ασθενείς μικρότερης ηλικίας των 50 ετών, οι οποίοι σπάνια υποβάλλονται σε κολονοσκόπηση, εκτός κι αν έχουν συμπτώματα. Και γι αυτό το πρόβλημα υπάρχει λύση: η εξέταση από εξειδικευμένο χειρουργό μπορεί να είναι αρκετή, μιας και το ορθό αποτελεί τα τελευταία 15 εκατοστά του πεπτικού σωλήνα.
Ελάχιστα παρεμβατική χειρουργική και καρκίνος
Η αλματώδης εξέλιξη της τεχνολογίας και η εφαρμογή της στη χειρουργική επιτρέπει σήμερα την πραγματοποίηση σοβαρών επεμβάσεων με εξαιρετική ακρίβεια, ελάχιστο χειρουργικό τραύμα, ελάχιστη απώλεια αίματος και πολύ σύντομη ανάρρωση.
Συχνές ερωτήσεις
Πολλοί ασθενείς ίσως διερωτώνται αν το πλεονέκτημα της λαπαροσκοπικής/ρομποτικής επέμβασης είναι οι μικρότερες ουλές;
Φυσικά και όχι, οι σύγχρονες επεμβάσεις πραγματοποιούνται με υπερσύγχρονο τεχνολογικό εξοπλισμό, με υψηλή ακρίβεια χειρισμών και επιβαρύνουν λιγότερο τον ασθενή, του επιτρέπουν καλύτερη και ταχύτερη ανάρρωση και τελικά προσφέρουν καλύτερα αποτελέσματα.
Ποια είναι η καλύτερη μέθοδος, η ανοικτή, η λαπαροσκοπική ή η ρομποτική επέμβαση;
Δεν υπάρχει καλύτερη και χειρότερη μέθοδος. Η σωστή ερώτηση εδώ θα ήταν ποιος είναι ο καταλληλότερος χειρουργός, για να του εμπιστευτείτε την υγεία σας. Ένας εξειδικευμένος χειρουργός στον τομέα του εντέρου που ο ασθενής εμπιστεύεται, είναι σε θέση να κρίνει, να προσαρμόσει και να εφαρμόσει τη τεχνική στον ασθενή και όχι το ανάποδο.
Το κόστος μιας λαπαροσκοπικής/ρομποτικής επέμβασης είναι πολύ μεγαλύτερο;
Σε τελική ανάλυση όχι: η βραχύτερη νοσηλεία, η ταχύτερη ανάρρωση, η μικρότερη ανάγκη χρήσης παυσίπονων και η γρηγορότερη επιστροφή στις καθημερινές δραστηριότητες αντισταθμίζουν το υψηλότερο κόστος της επέμβασης.
Μπορούν να υποβληθούν σε λαπαροσκοπική/ρομποτική επέμβαση ασθενείς με διαβήτη, αρτηριακή υπέρταση, άλλα προβλήματα υγείας ή ηλικιωμένοι;
Όχι μόνο είναι δυνατό, αλλά σε αυτούς τους ασθενείς μια ελάχιστα παρεμβατική επέμβαση είναι σχεδόν επιβεβλημένη, εφόσον καταπονεί το λιγότερο δυνατό τον ασθενή. Η ερευνητική ομάδα της Ζ’ Χειρουργικής Κλινικής του Metropolitan General, έχει μάλιστα δημοσιεύσει σε διεθνή περιοδικά σχετικές μελέτες, τα αποτελέσματα των οποίων έχουν υιοθετηθεί από ιατρούς και ερευνητές σε παγκόσμιο επίπεδο.
*Άρθρο του Κωνσταντίνου Στέργιου MD, MSc, PhD, Χειρουργού, Διευθυντή Ζ΄ Χειρουργικής Κλινικής Προηγμένης Λαπαροσκοπικής, Ρομποτικής Χειρουργικής και Κολοπρωκτολογίας Metropolitan General.